Цитомегаловірус: симптоми у жінок, лікування, наслідки при вагітності
Цитомегаловірус (ЦМВ) відноситься до герпетичних інфекцій і представляє особливу небезпеку для вагітних. У той час як симптоми цитомегаловірусу у жінок виражено слабко або взагалі відсутні, патогени інфікують внутрішньоутробно малюка і призводять до пороків, загибелі плоду, викидня або передчасних пологів, а також безпліддя жінки. Тому важливо вчасно виявити ЦМВ і пройти курс лікування. Яке обстеження найбільш достовірне, як лікувати вірус при його виявленні, які титри вважаються нормою?
Цитомегаловірус повсюдно поширений, і їм нескладно захворіти. До віку 30 років близько 40% людей мають уже сформований імунітет до вірусу. У жінок з ембріональними втратами активна ЦМВ-інфекція виявляється у 50-60% випадків. Вагітні переносять хворобу, навіть не підозрюючи про неї.
Що за інфекція
Цитомегаловірус (ЦМВ або CMV) ще недостатньо вивчений, тому відомості про захворювання, які він провокує, а тим більше про їх лікуванні дуже приблизні і неоднозначні.
 Ось деякі факти:
Ось деякі факти:
- більше 65% всього населення інфіковані вірусом;
- після першого контакту він залишається в організмі назавжди;
- ймовірність активації під час вагітності дуже висока;
- ЦМВ легко проникає через плаценту;
- при активації викликає дисфункції багатьох органів;
- може бути в крові, сечі, слині, грудному молоці, вагінальному секреті, спермі;
- вірус простого герпесу і ЦМВ часто загострюються разом.
Як можна заразитися
Заразитися можна тільки від хворої людини в момент гострої фази захворювання при первинному контакті з вірусом або черговому загостренні інфекції. Характерні наступні шляхи передачі:
- повітряно-крапельний – «улюбленим місцем» вірусу є слинні залози, тому він легко передається при розмові, поцілунки, а також при чханні та кашлі;
- контактно-побутовим – через спільний посуд, рушники, особисті предмети;
- трансплацентарно – через плаценту до дитини під час вагітності;
- при годуванні груддю – вірус може міститися в молоці матері, якщо у неї активна інфекція;
- при сексуальних контактах – ЦМВ міститься в секреті цервікального каналу і піхви, в спермі, слизу з прямої кишки;
- із зараженою кров’ю і органами – при переливанні або після пересадки донорських органів.
Варіанти розвитку і симптоми цитомегаловірусу у жінок
Найчастіше зараження ЦМВ відбувається непомітно для людини. Інкубаційний період може варіювати від 14 днів до двох місяців.
Латентний перебіг
«Первинне знайомство» протікає без симптомів, з клінікою, подібної ГРВІ. Таке протягом типово для здорових людей без хронічних захворювань або імунодефіцитних станів. Може турбувати наступне:
- тривала субфебрильна температура;
- ломота і болі в м’язах і суглобах;
- біль і першіння в горлі;
- слабкість, млявість;
- збільшення нижньощелепних лімфовузлів.
З клінічних проявів ЦМВ-інфекція може нагадувати мононуклеоз, який викликається герпетическими вірусами Епштейна-Барра. Після такого «ГРВІ» людина залишається постійним носієм вірусу, причому в його крові формуються особливий клас антитіл – IgG, які в подальшому відповідають за швидку іммобілізацію патогенів при загостренні інфекції.
Генералізована і локалізована форми
Генералізований варіант ЦМВ-інфекції зустрічається набагато рідше. Його прояви завжди пов’язані з іншими захворюваннями, що протікають паралельно і значно знижують імунітет, наприклад: ГРВІ, ВІЛ, після оперативних втручань, на тлі онкологічних захворювань. У цьому випадку ЦМВ-інфекція протікає як атипова пневмонія або тривалий «ОРІ», що не піддається лікуванню. Клінічна картина доповнюється відповідними змінами в крові.
Враховуючи, що ЦМВ передається статевим шляхом, в клінічній картині локалізованої форми можуть превалювати явища цервіціта (запалення шийки матки), ендометриту (запалення порожнини матки), сальпінгооофоріту (запалення придатків). При цьому вірус буде виявлятися у виділеннях статевих органів.
Як виявити і контролювати
Діагностично значущі для ЦМВ-інфекції два види обстеження:
- імунологічний – з визначенням титру антитіл до вірусу в крові;
- ПЛР – метод, спрямований на виявлення ДНК вірусу в біологічних рідинах.
В окремих випадках проводиться забір навколоплідних вод і подальший аналіз на цитомегаловірус. Однак така тактика неприйнятна в гострий період хвороби, з-за високого ризику ускладнень для жінки і плоду. При виявленні ЦМВ важливо регулярно проводити УЗД плода для своєчасного виявлення відхилень і лікування.
Титри імуноглобулінів і міцність їх зв’язків
Виявлення імунних комплексів до ЦМВ входить до обстеження на TORCH-інфекції (ті, що передаються внутріутробно; сюди також включені токсоплазма, краснуха, герпес першого і другого типів). При цьому визначаються такі імуноглобуліни:
- Ig M – виробляються при зустрічі з вірусом в перший раз в гострий період захворювання;
- Ig A – формуються в підгострий період, не володіють високою інформативністю, тому визначаються рідше;
- Ig G – з’являються в крові в кінці періоду одужання і можуть зберігатися протягом всього життя.
Корисно визначати не просто наявність імуноглобулінів, а їх титри. Надалі за наростання або спадання в динаміці можна судити про характер захворювання, робити більш достовірний прогноз. Крім цього, для Ig G визначається такий показник, як звідність. Він показує наскільки міцні комплекси імуноглобулінів. Високі цифри свідчать про старої інфекції, а низькі (погане зчеплення білків) – про недавній, при якій стійкий імунітет ще не виробився. Розібратися в результатах аналізу допоможе наступна таблиця.
Таблиця – Результати аналізу на цитомегаловірус з титрами
| Ig M | Ig G | Розшифровка |
|---|---|---|
| — Негативний | — Негативний | — Жінка ніколи не хворіла ЦМВ-інфекцією; — необхідно звести до мінімуму ймовірність зараження під час вагітності |
| — Негативний | — Позитивний; — титри середні або низькі |
— Коли-то жінка перенесла ЦМВ-інфекцію; — в крові циркулюють антитіла |
| — Негативний | — Високі титри | — Є ймовірність, що в даний момент сталася реактивація інфекції |
| — Позитивний, високі титри (більше 1:200) | — Негативний | — Гострий період ЦМВ-інфекції, коли захисні антитіла ще не сформувалися |
| — Позитивний (менше 1:200) або негативний | — Позитивний | — Підгострий період; — розпал інфекції пройшов, але ймовірність негативних наслідків для плода є |
Визначення тільки Ig G не має великої діагностичної важливості, так як це «одна сторона медалі», яка не дозволяє побачити всю картину стану здоров’я жінки.
Інтерпретація результатів міцності і зв’язку з антитілами (авідності) наступна:
- до 30% – гострий період захворювання;
- 30-40% – кінець гострої фази або недавно перенесена ЦМВ-інфекція;
- більше 40% – давня інфекція.
Яка роль ПЛР-дослідження
ПЛР будь-якої біологічної рідини або тканин дає уявлення про наявність активних форм ЦМВ в конкретному місці. Найчастіше проводиться забір наступного:
- цервікальний і піхвовий секрет;
- кров;
- мазок з ротової зіву і носа;
- грудне молоко;
- мазок з прямої кишки;
- мазок з уретри.
Крім цього, дослідження можуть піддаватися будь-які тканини, наприклад, після видалення або біопсії, якщо є підстави припускати ЦМВ-інфекцію.
Виявлення вірусу методом ПЛР свідчить про його активності, це спостерігається при первинному інфікуванні або при реактивації хронічного носійства.
Коли вагітним необхідно обстежитися
В ідеалі жінка повинна обстежитися на TORCH-інфекції при плануванні вагітності. Це дозволить розробити тактику поведінки під час виношування або пройти лікування, якщо в даний момент констатовано високі титри Ig M або Ig G.
Якщо до моменту зачаття діагностика наявності ЦМВ не була проведена, рекомендується зробити це найближчим часом.
Необхідність додаткового обстеження визначається з урахуванням отриманих перших результатів. Тактика така:
- всі титри Ig негативні – необхідно контроль в 20, а також у 30-32 тижні вагітності для того, щоб виключити первинне інфікування під час виношування;
- позитивні тільки антитіла IgG – чергове обстеження по відношенню до цитомегаловірусу проводиться лише за показаннями, наприклад, при підозрі на внутрішньоутробне інфікування;
- позитивні Ig M незалежно від Ig G – необхідно додаткова діагностика для уточнення прогнозу, показань до лікування або переривання вагітності.
Виходячи з перебігу вагітності, показання для обстеження на весь TORCH-комплекс є в таких випадках:
- при багатоводді;
- при виявлених вадах розвитку плода;
- при загрозі переривання і кров’янистих виділеннях;
- при підозрі на внутрішньоутробне інфікування;
- при загибелі плоду в утробі матері;
- при порушенні функції плаценти (за результатами доплерометрии);
- при порушенні кровообігу в пуповині;
- при патології кровотоку в магістральних судинах плода (за доплерометрии).
Своєчасна діагностика і грамотна інтерпретація результатів аналізів допомагають уникнути неонатальних втрат, ускладнень вагітності, вад розвитку плоду.
Ризики для малюка
Наслідки цитомегаловірусу особливо небезпечні для жінок під час вагітності. Це пов’язано з наступними факторами:
- фізіологічно в цей час знижується імунітет жінки;
- ЦМВ легко проникає через плаценту;
- проникність плодових оболонок для вірусу.
Чим більше кількість цитомегаловірусу в організмі у жінки, тим вище ймовірність і небезпечніше внутрішньоутробне зараження плоду. Найбільш загрозливим є стан, коли жінка під час виношування вперше зустрічається з вірусом. В її крові в цей момент немає антитіл, які можуть частково нейтралізувати ЦМВ. Тому до малюка надходить велика порція патогенів.
Менш небезпечно, але все ж представляє загрозу стан активації хронічної інфекції. У цьому випадку антитіла в крові, які сформувалися при первинному контакті, зв’язуються і знищують частина вірусів. Тому ймовірність внутрішньоутробного зараження, а також важкого перебігу захворювання менш вірогідні.
Інфікування цитомегаловірусом у плода проявляється наступним:
- на ранніх термінах – завмерла вагітність, загроза переривання, вади розвитку плода;
- на пізніх строках – загибель плода, передчасне вилиття навколоплідних вод, порушення функції плаценти, вроджена цитомегалія.
Ознаки цитомегаловірусу у дитини після народження можуть бути виявлені не відразу, не завжди клінічна картина ясна. Характерно наступне:
- тривала жовтяниця;
- збільшена печінка і селезінка;
- підвищена кровоточивість;
- геморагії на шкірі, слизових;
- кровотечі з шлунка, прямої кишки, пупкової ранки;
- запалення речовини головного мозку (енцефаліт);
- цитомегаловірусна пневмонія і ураження нирок.
У жінок, яких виявлена ЦМВ-інфекція в мазку із шийки матки або піхви під час вагітності, постає питання про безпеку природних пологів. Доведено, що ризики інфікування малюка при виконанні кесаревого розтину не менше, так як вірус з великою часткою ймовірності міститься і в інших тканинах. Тому розродження планується з урахуванням акушерської ситуації.
Діти, народжені з ЦМВ-інфекцією, найчастіше у важкому стані. Враховуючи те, що в половині випадків вони недоношені (наприклад, рано виливаються води або відбувається відшарування плаценти), прогноз ще більш несприятливий. Якщо інфікування відбувається від матері в перші місяці життя, ймовірність результату «без наслідків» вище, але також зберігається високий рівень смертності.
Чи розвивається імунітет до ЦМВ
ЦМВ, як і будь-герпетичний вірус, після епізоду хвороби не призводить до формування стійкого імунітету, як, наприклад, вітрянка. Тому не існує щеплень від цього небезпечного захворювання.
Якщо людина колись переніс ЦМВ, вірус протягом усього життя залишається циркулювати в тканинах, а в «зручний момент» активується. Антитіла, які формуються в момент першої зустрічі з патогеном, лише кілька пом’якшують наступні рецидиви.
Вірус ЦМВ пригнічує імунну систему людини, за своєю силою він на другому місці після ВІЛ.
Як вилікуватися
Лікування цитомегаловірусу – справа майбутнього, на сьогодні немає жодного препарату з доведеною ефективністю. Практично всі ліки призначаються швидше з метою «раптом допоможе», але це лише додаткове навантаження на печінку вагітної, а також потенційну шкоду для плода.
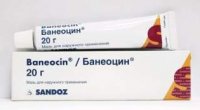
Найчастіше доводиться стикатися з призначенням наступних груп препаратів.
- Інтерферони. Наприклад, «Віферон», «Генферон», «Кипферон», проте, багато наукові публікації ставлять під великий сумнів доцільність призначення цих ліків. Інтерферони корисні для профілактики інших вірусних захворювань, які можуть загострюватися на тлі ЦМВ і також можуть негативним чином позначитися на перебігу вагітності.
- Противірусні. «Валацикловір», «Ацикловір», «Ганацикловир» – препарати ефективні по відношенню до ВПГ першого і другого типів, ЦМВ до них мало чутливий.
- Імуноглобулін людський. Препарат відомий під назвою «Неоцитотек». Являє собою концентрацію Ig G проти ЦМВ. Переважно внутрішньовенне введення препарату за суворими показаннями, внутрішньом’язові ін’єкції мають меншу ефективність. Однак навіть такі ліки не захистить повністю від ЦМВ, а лише зменшить ймовірність і ступінь вираженості негативних наслідків.
Важливим є загальнозміцнююча терапія, достатнє надходження вітамінів і мікроелементів, природні методи захисту від інших інфекцій. Здоровий сон, стабільна нервова система також відіграють чималу роль, в тому числі в профілактиці хвороби. З цією ж метою можуть використовуватися гомеопатії препарати, народні засоби, Бади в розумних межах.
Профілактика зараження
Якщо жінка ніколи не стикалася з ЦМВ (це видно по імуноглобулінів крові), а також якщо вона схильна до активації даної інфекції, під час вагітності слід дотримуватися наступних рекомендацій.
- Не контактувати близько з дітьми до п’яти років. А саме – не цілуватися, не їсти з одного посуду, не облизувати пустушку, після зміни памперса мити руки. Особливо це стосується «садовських» малюків, де ймовірність підчепити ЦМВ зростає. Оптимально взагалі не водити старшого дитини в дошкільні установи для профілактики зараження.
- Уникати хворих людей. Під маскою звичайної ГРВІ може ховатися ЦМВ.
- Виключити випадкові статеві зв’язки. Так можна уникнути інфікування не тільки ЦМВ, але й інших інфекцій, хламідій, уреаплазм, трихомонад, мікоплазм.
- Планувати вагітність. Необхідно обстежитися ще до зачаття малюка. У разі народження дитини з ЦМВ наступну вагітність слід планувати не раніше, ніж через два роки.
Про цитомегаловірусної інфекції необхідно замислюватися не тільки під час виношування, але ще на етапі планування. Враховуючи те, що цитомегаловірус у жінок виявляється більш ніж у 70% випадків, ймовірність його активації під час вагітності безпосередньо залежить від стану здоров’я і супутніх захворювань майбутньої мами.